2024年3月10日-16日是第17个世界青光眼周,今年的主题是“共管慢病青光眼,留得光明恒久远”,北京爱尔英智眼科医院青光眼科李秋梅主任提醒广大网友,青光眼是一种不可逆、可致盲的终身性眼病,和我们熟知的高血压、糖尿病等慢性病一样,一经确诊,需要终身观察、治疗,做好慢病管理。青光眼在我国的社会认知度并不高,有2/3的青光眼患者在初诊时已发展到了中晚期。在发达国家青光眼的未及时诊断率达50%,发展中国家未及时诊断率可达90%【1】。
李秋梅主任提到,青光眼的防患意识非常重要,治疗的重点是早期及时发现,积极干预与管理,尽早治疗。
什么是青光眼?
青光眼是因眼球内压力(眼压)异常升高,超过视神经所能承受的限度,引起视野缺损、视力丧失、视神经萎缩的一种不可逆的致盲性眼病,眼压升高是主要危险因素。
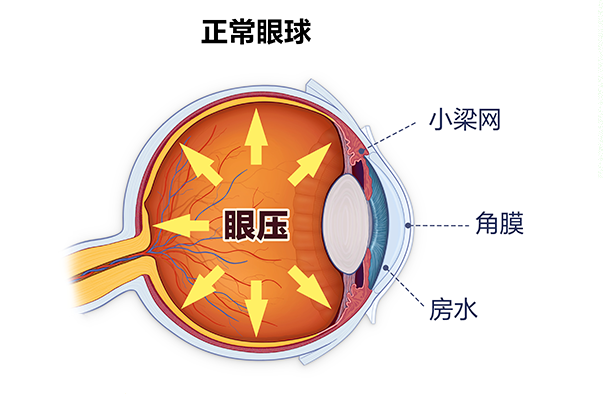
都说青光眼是视力的小偷,它的可怕之处在哪里?
青光眼的主要类型可以分为:
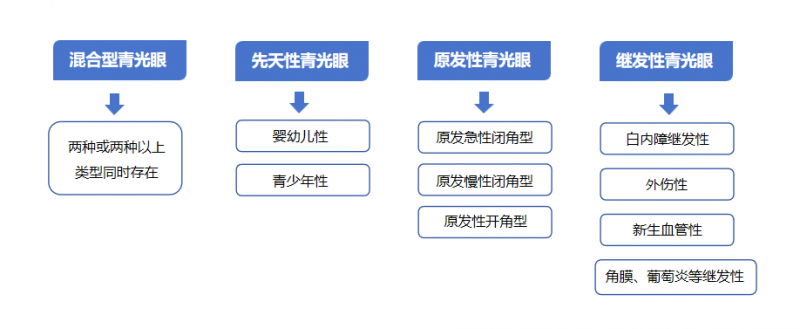
从发病症状来说又可以分为:
1、急性闭角型青光眼
这种青光眼发作时眼睛充血发红、视力急剧下降并伴有虹视(眼睛注视发光体时,在其周围可见到一彩虹环),眼部胀痛并伴有同侧头痛,病情发作时还会伴有头痛、恶心、呕吐等症状,属于眼科急诊,需要立即治疗和处理,由于它可以造成不可逆的视力损害,如未经及时恰当治疗,可能会造成失明的严重后果。
慢性闭角型青光眼、开角型青光眼
早期没有明显症状的青光眼,晚期视物出现遮挡,如不及时干预治疗,可致盲。
比较而言,慢性青光眼患者早期并不知道自己患病,尤其是那些缺乏青光眼防治常识的人群,通常不能自我判断,如果也没有定期检查眼睛的习惯,非常容易延误了最佳的治疗时机,当慢性青光眼发展到中、晚期时,视神经受损严重,视力大受影响才被发现,此时,丢失的视力难以恢复。
急性病症凶险万分,而“不显山、不露水”的慢性青光眼又让人难以察觉,防不胜防。
青光眼的高发人群是哪些?
1、有青光眼病家族病史者
研究表明,青光眼具有一定的遗传倾向,直系亲属有青光眼的,最好定期进行青光眼的筛查,检查房角、眼压、视野等,争取做到早发现、早治疗,将青光眼拒之门外。
2、年龄40岁以上人群
随着年龄的增长,40岁以上人群的房角功能开始逐渐退化,房角结构也会慢慢发生改变,这时可能会诱发青光眼。
3、患有糖尿病、高血压、高血脂、肾炎等全身性疾病人群
以高血压患者为例,如果患者的血压尚未得到有效控制,血压的波动很容易造成眼内压呈波动性升高,导致房水流出的阻力增加,引发青光眼。
4、患有高度近视、高度远视、眼部炎症等人群
高度近视者易患青光眼的原因在于眼球的扩大和视乳头的伸展,导致筛板和视乳头旁巩膜薄化,高眼压压迫视神经,导致视神经逐步萎缩,视野随之逐渐丧失致盲。
5、不良的生活习惯及大幅的情绪波动
作息不规律、熬夜玩手机,长期在暗环境下用眼,瞳孔处于散大状态,可能会增加房角阻塞几率,影响房水循环,引起眼压升高,导致青光眼。此外,当人们处于情绪激动的状态时,脑部和眼部会出现血流量增加致血管过度扩张,进而导致眼内角小梁网阻塞、房水循环不畅等引起眼压增高,易发生青光眼。
6、长时间使用激素类药物
长期使用激素类眼药水,可能会诱发眼睛小梁网等组织发生病变,导致眼睛内房水外流出现障碍,这种情况下,会引起眼压增高,甚至可能会引起视神经损害等,进而诱发青光眼。
7、眼球结构异常人群
对于前房浅、眼球小、晶状体过厚等人群,常会因眼前节狭窄、晶状体前移而增加与虹膜的接触等情况,产生瞳孔阻滞导致房角变窄或关闭,引起闭角型青光眼。
如何预防及护理青光眼?
李秋梅主任强调,青光眼的治疗是以有效控制病情不再发展为治疗目的,对已经丧失的视功能目前尚无办法恢复。如果能够早期发现,及时进行合理的治疗,将眼压控制在理想范围,绝大多数患者可以保持有用的视功能。
因此,让越来越多的人树立青光眼的预防意识,让潜在的高危人群能够重视自己的眼健康尤其重要。建议青光眼高发人群要定期到正规眼科医疗机构进行检查,日常生活中保持情绪稳定,养成良好的生活习惯,保证充足睡眠,不熬夜,避免在昏暗环境中长时间用眼,适当参加体育活动,但要避免过分弯腰、低头、憋气、负重等活动。
[1]数据来源:《青光眼综合防治管理白皮书》
标签:

